Indicación de estudio
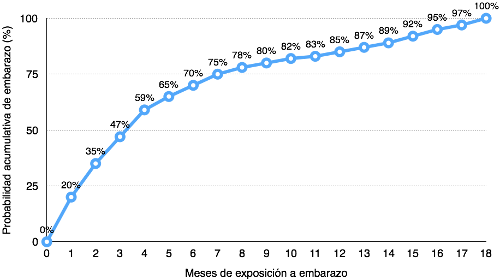
El estudio formal de la infertilidad está indicado en una pareja que no ha logrado un embarazo luego de un año de exposición teniendo relaciones sexuales frecuentes y sin protección.
Normalmente, el 85% de las parejas sanas expuestas a embarazo lo logran durante el primer año de intentarlo y el 15% restante se embarazan en los siguientes seis meses (Figura 1).
Un estudio antes del año de exposición está indicado en mujeres mayores de 35 años, en pacientes con historia de alteraciones menstruales, si hay sospecha de patología de las trompas (peritonitis o cirugías pelvianas previas), si hay historia de endometriosis y en parejas en que exista el conocimiento de un factor masculino de infertilidad.
Causas de infertilidad
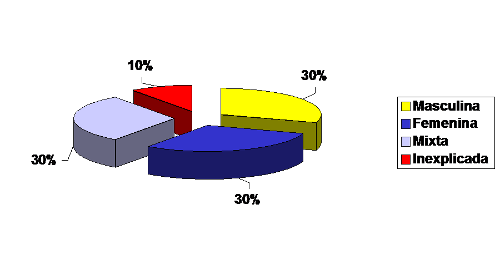
La evaluación debe ser hecha a los dos miembros de la pareja en paralelo, ya que aproximadamente el 30% de las causas de infertilidad son femeninas puras, el 30% son masculinas puras y en alrededor del 30% de los casos existen causas compartidas de infertilidad. El 10% restante es lo que se denomina infertilidad de causa desconocida o idiopática (Figura 1).
Fig. 1- Causas de infertilidad.
Como en el estudio de cualquier enfermedad, siempre se debe comenzar con una buena anamnesis y examen físico, para luego dar paso a los exámenes complementarios. Los datos obtenidos mediante la historia clínica y un examen físico detallado pueden orientar acerca del tipo de patología o alteraciones que no le permiten concebir a la pareja y, también, ayudan para decidir los exámenes complementarios que se deben solicitar en forma sistemática y expedita, respetando siempre una buena relación costo-efectividad y siguiendo un orden creciente de complejidad.
Factores del logro de un embarazo
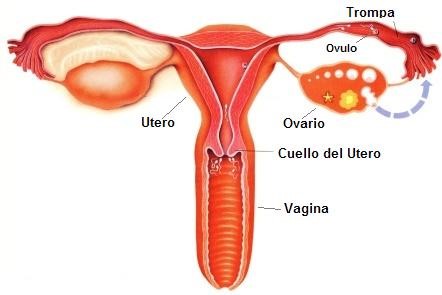
Son tres los principales factores que se deben estudiar en la pareja infértil (Figura 1):
- Liberación efectiva de ovocitos de buena calidad (ovulación en un ciclo menstrual normal).
- Adecuada producción de espermatozoides (cantidad y calidad).
- Capacidad de ambos gametos de encontrarse e interactuar de una forma adecuada en el tracto genital femenino (indemnidad de los órganos genitales).
Fig. 1- Factores principales involucrados en el logro de un embarazo.
Al inicio del estudio es importante efectuar una completa historia clínica que incluya antecedentes de embarazos previos e hijos en común con pareja actual y con otras parejas, edad de la primera menstruación y características de los ciclos (regularidad, cantidad y duración de la menstruación, percepción del período fértil), presencia o no de dismenorrea (dolor durante la menstruación) y/o dispareunia (dolor durante las relaciones sexuales), uso de métodos anticonceptivos y frecuencia coital, cirugías pelvianas o abdominales previas, procesos inflamatorios pelvianos o enfermedades de transmisión sexual, síntomas de enfermedades del tiroides, secreción por los pezones, acné e hirsutismo.
Es importante también averiguar sobre la ocupación, hábitos alimentarios, tabaquismo, uso de medicamentos y alergias. Como antecedentes familiares es útil preguntar por casos de malformaciones congénitas familiares o falla reproductiva de la madre o hermanas, incluida la edad de la menopausia en las mujeres de la familia.
El examen físico general debe incluir presión arterial, peso y talla para calcular índice de masa corporal; tamaño de la glándula tiroides; examen mamario en busca de secreción por los pezones (galactorrea); búsqueda de signos de aumento de las hormonas masculinas (hiperandrogenismo), como aumento de vellos (hirsutismo), piel grasa y acné; signos de hiperinsulinismo, como coloración oscura de la piel de la nuca, pliegues y entrepiernas (acantosis nigricans); tumores abdominales y/o pelvianos.
Se debe efectuar un completo examen ginecológico para identificar alteraciones vaginales, del cuello o cuerpo uterino cervicales y/o anexiales.
En casos de dismenorrea o dispareunia es indispensable buscar dolor y/o nódulos en los ligamentos que sostienen el útero y en fondos de saco vaginales, para lo cual es útil el tacto recto-vaginal.
La ecografía ginecológica transvaginal es un complemento muy valioso al examen ginecológico y debiera ser realizada en esta primera etapa del estudio. Este examen permite objetivar el estado del útero e identificar alteraciones como miomas (tamaño y ubicación) y adenomiosis y sospechar lesiones endometriales como pólipos y adherencias intrauterinas, que alteran la anatomía normal de la cavidad uterina.
Cuando existe la sospecha de alguna de estas patologías se debe complementar el examen con la inyección endocavitaria de suero fisiológico estéril (hidrosonografía o sonohisterografía) para distender las paredes y evidenciar el tamaño y ubicación de las lesiones. La ecografía permite también una excelente visualización de los ovarios y puede detectar patología con implicancias reproductivas como los endometriomas o quistes endometriósicos en los ovarios.
La anomalías de la ovulación se pueden identificar en alrededor del 15% de las parejas infértiles y es causa de aproximadamente el 40% de infertilidad por causa femenina. La alteraciones de la ovulación se manifiestan frecuentemente como alteraciones menstruales, pudiendo haber ausencia de reglas (amenorrea) o reglas irregulares (oligomenorrea o polimenorrea).
Las causas de anovulación que deben buscarse son el hipotiroidismo, hiperprolactinemia, hiperandrogenismo ovárico funcional (ovarios poliquísticos), tumores hipofisiarios, trastornos alimentarios (anorexia y bulimia), fuerte baja de peso o ejercicio intenso y obesidad. El evaluar la función ovulatoria y corregir estas alteraciones puede ayudar a retomar un ritmo ovulatorio normal y evitar consecuencias de salud a largo plazo.
La historia menstrual o calendario menstrual es fundamental para orientarnos acerca de la ovulación de la paciente y puede ser lo único necesario en caso de tener una historia clara y documentada de amenorrea u oligomenorrea.
En los casos de alteración del ritmo menstrual se debe determinar si la paciente está efectivamente ovulando o no y si la ovulación es normal o no. El estudio que otorga mayor certeza de ovulación y entrega mayor información sobre la calidad de la misma y las características del ciclo menstrual es el seguimiento folicular ecográfico.
Para comenzar, se debe realizar una primera ecografía entre el día tercero y quinto del ciclo (durante la menstruación) para evaluar el número de folículos presentes en los ovarios y correlacionarlos con la medición de hormonas en sangre (FSH, LH, Estradiol y Hormona Antimulleriana). Esto permite evaluar la reserva ovárica, que representa el número de folículos que quedan en el ovario, lo cual se correlaciona muy bien con las probabilidades de embarazo que tiene cada paciente.
Toda mujer nace con un número determinado de folículos y dentro de cada folículo hay un óvulo. Se estima que al nacer hay 1.000.000 de folículos en los ovarios, que al momento de comenzar a menstruar este número es de 500.000 y se van consumiendo mes a mes durante toda la vida, hasta llegar a la menopausia, que es cuando se acaban (Figura 2). Niveles elevados de FSH (FSH >10 mUI/mL), un recuento de folículos <6 y niveles bajos de Hormona Antimulleriana son los criterios más comunes para hacer el diagnóstico de reserva ovárica disminuida.
Fig. 2- Efecto de la edad de la mujer en la cantidad y calidad de los óvulos
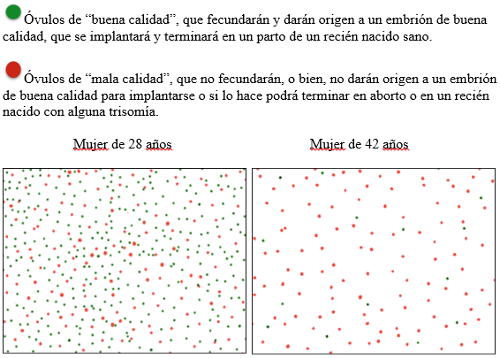
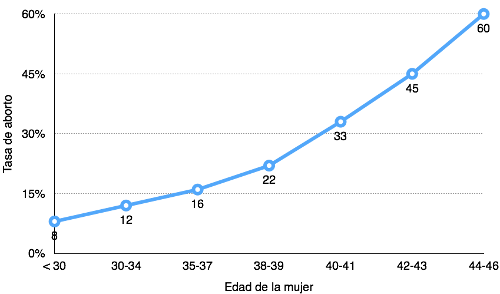
Con los años, no sólo va disminuyendo la cantidad de folículos y óvulos presentes en los ovarios, sino que también va disminuyendo su calidad, por el paso del tiempo, lo cual es diferente a lo que ocurre con el hombre, ya que en este último caso se producen periódicamente nuevos espermatozoides (cada 72 días). Esto se correlaciona con un aumento de la probabilidad de aborto espontáneo en el tiempo (Figura 3).
Fig. 3- Aumento de los abortos espontáneos con la edad de la mujer.
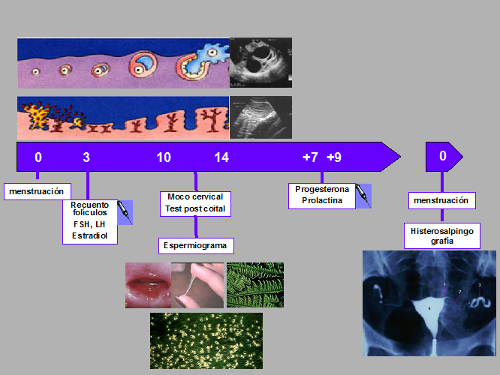
Después de la primera evaluación ecográfica continúa el estudio del ciclo menstrual, para lo cual se realizan ecografías seriadas, mediante las cuales se puede evaluar el crecimiento del folículo en el ovario y el desarrollo endometrial. Simultáneamente se evalúa la aparición de moco en el cuello del útero y, en algunos casos, puede observarse el paso de los espermatozoides a través del mismo, como expresión de la eficiencia coital (test post coital). Luego de aproximadamente una semana de crecimiento del folículo en el ovario se verifica la ruptura del mismo, que corresponde a la ovulación.
Entre 5 y 7 días después de la ovulación se pueden medir Progesterona en sangre, para evaluar la calidad de la fase post ovulatoria del ciclo (fase lútea). Dependiendo de cada caso también se puede medir el funcionamiento de otras glándulas, como la hipófisis, la tiroides, el páncreas y las glándulas suprarrenales: progesterona, 17-OH progesterona, SHBG, prolactina (PRL), TSH y hormonas tiroideas (T4 – T3), glucosa e insulina, DHEA y hormonas masculinas.
Estudio del ciclo menstrual
Fig. 1- Estudio del ciclo menstrual.
En algunos casos la biopsia endometrial es útil para la detección de patología del endometrio, como la endometritis crónica e hiperplasia endometrial.
En el primer mes de estudio, simultaneo al estudio funcional de la mujer, se debe solicitar un estudio de los espermatozoides (espermiograma). Este examen es parte del estudio básico de toda pareja infértil y retrasarlo implica no tener a mano todos los factores necesarios para tomar una decisión terapéutica correcta para la pareja que se desea tratar.
Si un espermiograma resulta alterado en cualquiera de los parámetros (volumen del semen, recuento espermático, viabilidad, motilidad o morfología de los espermatozoides) se debe realizar una evaluación del hombre por un médico andrólogo-urólogo y solicitar exámenes complementarios, como ecografía testicular, cultivos seminales, estudio inmunológico y de daño del ADN espermático para descartar patologías de los genitales masculinos que requieran tratamiento, como varicocele severo, tumores testiculares, infecciones, alteraciones inmunológicas y otros. De acuerdo al grado de alteración que se encuentren se decidirá acerca del tratamiento de fertilidad a efectuar, sea este de baja o alta complejidad.
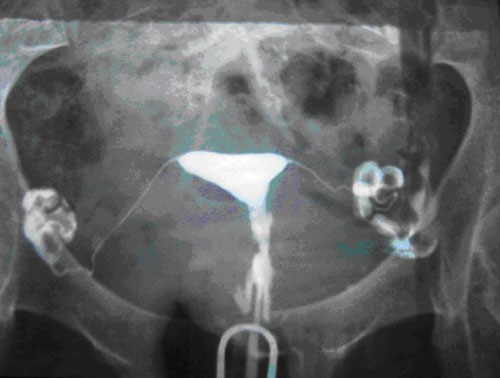
La Histerosalpingografía es un examen radiográfico de los órganos genitales con el uso de medio de contraste, que permite evaluar principalmente las trompas de Falopio (Figura 2).
Hay que considerar la realización de este examen en la fase pre-ovulatoria del ciclo siguiente al estudio funcional ovárico y al estudio del factor masculino. Esto es porque en aquellos casos con importante disminución de la reserva ovárica o factores masculinos severos en que el tratamiento serán técnicas de alta complejidad, como la fertilización in vitro (FIV) o la inyección intracitoplasmática de espermatozoides (ICSI), no es necesario contar con la indemnidad de las trompas.
La histerosalpingografía también permite evaluar el tamaño y la forma de la cavidad uterina y puede revelar anormalidades, como malformaciones uterinas, pólipos endometriales, miomas submucosos o adherencias intrauterinas, con potenciales consecuencias reproductivas. Sin embargo, hoy en día se utiliza más la ecografía que la radiografía con estos fines.
Fig. 2- Histerosalpingografía normal.
Otros estudios
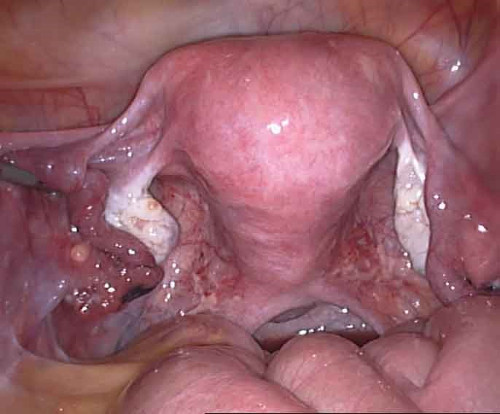
La histeroscopía es el método definitivo para la evaluación de la cavidad uterina y el diagnóstico de sus anormalidades, pero es también el método más costoso e invasivo y se reserva para la evaluación y tratamiento de alteraciones sospechadas o diagnosticadas con métodos menos invasivos. Sin embargo, en pacientes con clara indicación de laparoscopía se puede complementar este procedimiento con una histeroscopía (Figura 1).
Fig. 1- Histeroscopía normal.
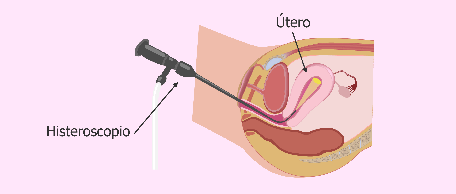
Fuente:Reproducción Asistida ORG
La laparoscopía (Figura 2), como método diagnóstico y eventualmente terapéutico, generalmente se reserva para algunas pacientes sin causa identificable de infertilidad en las que tratamientos como la inducción de ovulación con inseminación intrauterina no han dado resultado. También se utiliza directamente cuando existe la sospecha de patología susceptible de ser resuelta por este método, como oclusión de las trompas de Falopio, adherencias peritubarias, endometriosis y quistes ováricos.
La visualización directa de la cavidad pelviana y de la anatomía reproductiva es el único método disponible para el diagnóstico específico de factores tubarios y peritoneales no diagnosticables por otras técnicas y su resolución microquirúrgica inmediata en caso de encontrarse.
Fig. 2- Laparoscopía normal.