Las etapas del GIFT
La inyección intracitoplasmática de espermatozoide (ICSI) es una forma de fertilización in vitro dirigido a parejas infértiles en que debido a múltiples factores, los espermatozoides no tienen la capacidad de penetrar al interior del ovocito.
Cuando esto ocurre, es necesario facilitar la fecundación, injertando un espermatozoide al interior del ovocito. Esto se realiza usando equipos de magnificación (microscopio invertido), equipado con sistemas hidráulicos que permiten introducir el espermatozoide suavemente, usando una finísima aguja de vidrio. Este procedimiento se realiza en el laboratorio, bajo condiciones ambientales controladas de temperatura, humedad, concentración de oxígeno, anhídrido carbónico etc.
Si ocurre la fecundación y se desarrollan embriones, éstos son transferidos al útero o a la trompa de falopio con el objeto que continúen su multiplicación y desarrollo, hasta adquirir la capacidad de implantarse en el endometrio que es la capa interna del útero de la mujer.
1.- Estimulación de la ovulación
Durante un ciclo ovulatorio espontáneo, de todos los folículos (estructura del ovario en cuyo interior están los ovocitos) seleccionados en cada mes (aproximadamente 10), sólo uno alcanza la madurez.
El resto de los folículos se reabsorben y nunca más serán usados por el ovario. Así, sólo un ovocito participa del proceso reproductivo en cada ciclo. En ocasiones extraordinarias, se seleccionan más de un folículo, con la consiguiente producción de más de un ovocito.
Estos son los casos en que pueden producirse gemelos no idénticos en forma espontánea. El objetivo de la estimulación de la ovulación es reclutar un mayor número de ovocitos en ambos ovarios y evitar la reabsorción de la cohorte de folículos que acompaña al dominante. Esto permite disponer de un mayor número de ovocitos los que una vez aspirados del ovario, puedan ser fecundados.
¿Por qué se requiere más de un ovocito?
Dependiendo de la edad de la mujer, algunos ovocitos producidos espontáneamente tienen alteraciones cromosómicas, que no impiden su fecundación pero impiden la implantación y el normal desarrollo del embrión. La frecuencia de alteraciones cromosómicas aumenta con la edad de la mujer llegando a aproximadamente un 70% de los ovocitos producidos en mujeres de 40 o más años.
Considerando. que, ya que no todos los ovocitos podrán ser fecundados, no todos los ovocitos fecundados llegarán a ser embriones y no todos los embriones llegarán a implantarse, es que se intenta fecundar más de un ovocito. Al fecundar más de un ovocito, se tendrá más de un embrión.
Al transferir más de un embrión existe una probabilidad mayor, que uno de ellos esté normalmente constituido y pueda implantarse.
Es por ello que al transferir más embriones, aumenta la probabilidad de embarazo. Esto sin embargo, también aumenta la posibilidad de un embarazo múltiple.
Métodos de estimulación hormonal
La estimulación hormonal consta de dos etapas.
La primera consiste en bloquear las descargas de LH de la hipófisis de la mujer.
Esto se logra con inyecciones subcutáneas diarias de agonistas y/o antagonistas de factores hipotalámicos (GnRH). También puede usarse en inyecciones de depósito o inhaladores.
Una vez bloqueada la hipófisis de la mujer, se inicia la segunda etapa que consiste en estimular hormonalmente los ovarios de la mujer. Las drogas más usadas para la estimulación de la ovulación, son una combinación de las dos hormonas con que la hipófisis normalmente estimula al ovario.
Estas son: la hormona folículo estimulante (FSH) y la hormona lutineizante (LH), llamadas genéricamente HMG.
También se cuenta con FSH pura lograda mediante tecnología de DNA recombinante.
Dependiendo del caso, en algunas oportunidades se usa una combinación de antiestrógenos (citrato de clomifeno) en asociación con HMG.
A veces los medicamentos usados pueden provocar algún efecto secundario leve como dolor de cabeza, cambios en el estado de ánimo, inflamación abdominal, aumento gradual de peso. Sin embargo si se llegara a presentar síntomas como visión borrosa, dolor de cabeza intenso o aumento acelerado de peso es indispensable informar a su médico.
La estimulación de la ovulación dura entre 10 y 12 días. Durante este período y para evaluar el crecimiento y desarrollo de los folículos, se hace un seguimiento ecográfico. Esto consta de 3 a 4 ecografías transvaginales y se toman algunas muestras de sangre (no se requiere ayuno) para medir el nivel de estradiol (hormona producida por el folículo) el que aumenta a medida que los folículos crecen.
Cuando la mayoría de los folículos ha alcanzado un tamaño promedio de 18 - 20 milímetros, se inyecta una hormona llamada HCG que es la hormona encargada de terminar la maduración folicular Alrededor de 36 horas post HCG se programa la aspiración folicular.
2.- Aspiración folicular
La aspiración folicular es un procedimiento que tiene por objeto extraer los ovocitos del interior de los folículos. Se realiza mediante la punción del ovario con una aguja que se introduce a través de la vagina y guiada al interior de los folículos mediante visualización ecográfica. Este es un procedimiento ambulatorio que requiere de anestesia local y a veces general dependiendo de la paciente y de la localización topográfica de los ovarios.
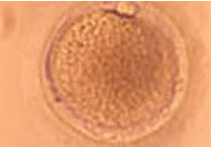
Foto N°13: Ovocito maduro sin células de cúmulo listo para ser inyectado.
La paciente debe hospitalizarse en ayunas una hora antes del procedimiento. Inmediatamente después de obtenidos los ovocitos, son clasificados morfológicamente y guardados en la incubadora en cápsulas que contienen medio de cultivo que han sido previamente rotuladas con el nombre de la paciente. La aspiración folicular demora aproximadamente 30 minutos, después de lo cual la paciente reposa en una sala de recuperación por un plazo variable que dependerá de los requerimientos que hubo de anestesia general.
Foto N° 14: Bióloga utilizando microscopio con micromanipuladores.
El marido puede traer la muestra de semen (obtenida por masturbación) directamente de su casa o hacerla en el laboratorio. Si la muestra de semen es traída de la casa, ésta debe ser entregada en el laboratorio idealmente dentro de una hora de producida y mantenida a temperaturas no inferiores a 20 grados Celcius.
El semen es procesado en el laboratorio con el objeto de lograr extraer del semen y concentrar en medios de cultivo (igual al de los ovocitos), una sub población de espermatozoides móviles que, en dicho medio, adquirirán la capacidad de fecundar Después de la aspiración folicular se puede presentar un pequeño dolor abdominal que cede con el uso de analgésicos y desaparece en el transcurso del día.
También puede haber sangrado vaginal. Sin embargo si se presenta, fiebre, dolor agudo, o sangrado excesivo, debe informarse al médico de inmediato. Desde el día de la aspiración folicular la mujer recibe apoyo hormonal con progesterona. La vía de administración puede ser intramuscular o vaginal y ocasionalmente por vía oral. El suplemento hormonal se mantiene diariamente hasta la detección de embarazo.
Si la mujer está embarazada, el suplemento con progesterona se continúa por otras cinco semanas. Si bien no está absolutamente demostrado, existen algunas evidencias que sugieren que la implantación embrionaria y el mantenimiento del embarazo se ven favorecidos por el uso de progesterona suplementaria.
3.- Obtención de espermatozoides
Cuando existen espermatozoides en el semen, éste es obtenido por masturbación al igual que en la fecundación in vitro. En casos de azoospermia (ausencia de espermatozoides en el semen), los gametos pueden obtenerse a través de punción directa del epidídimo o mediante biopsia testicular La decisión de recuperar espermatozoides del epidídimo o del testículo propiamente tal, depende de la causa de la azoospermia. En factores testiculares en que se afecta la espermatogénesis, la alternativa más probable es la obtención directa del tejido testicular En casos de obstrucción epididimaria o de agenesia del conducto deferente (ausencia congénita), la alternativa más usada es la punción epididimaria.
En casos de azoospermia de origen testicular, los escasos espermatozoides recuperados pueden demorar un tiempo en adquirir movilidad y con frecuencia deben ser extraídos hasta un día antes de la aspiración folicular.
Los espermatozoides son mantenidos en medios de cultivo antes de ser inyectados en los ovocitos.
4.- Fecundación
Para realizar la inyección intracitoplasmática se requiere de un equipo de micromanipulación y con la ayuda de una delgada aguja de vidrio, se inyecta un espermatozoide en el ovocito. Los ovocitos óptimos para inyección son los que se encuentran en el estado de maduración adecuado.
Como consecuencia del procedimiento es posible que alrededor del 10% de los ovocitos resulten dañados.
La evidencia de que hubo fecundación está dada por la visualización al microscopio de los pronúcleos (masculino y femenino), 16 a 20 horas después de la microinyección.
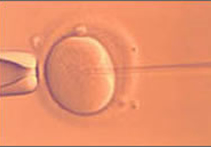
Foto N° 15: Microinyección de espermio al interior del ovocito
La tasa de fecundación varía de acuerdo a las características morfológicas de los gametos y a la edad de la mujer.
También influye en las tasas de fecundación, ciertas variables ambientales como calidad e indemnidad de los medios de cultivo, pureza del aire y del ambiente físico en el interior de las incubadoras.
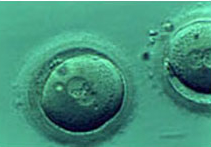
Foto N° 16: Ovocito en estado de pronúcleo.
Tabla 1
Tasa de fecundación en ICSI según el origen del espermatozoide |
| Eyaculado |
63.0% |
| Epidimario |
51.0% |
| Testicular |
53.0% |
5.- Transferencia embrionaria
La transferencia de embriones al útero es un procedimiento ambulatorio, que se realiza en pabellón, sin necesidad de analgesia o anestesia. Este procedimiento dura alrededor de 15 minutos y consiste en depositar los embriones en el interior de la cavidad uterina.
Para ello se utiliza un delgado tubo de material plástico inerte y muy suave llamado catéter. Este se introduce a través del cuello uterino y una vez en el interior de la cavidad, los embriones son depositados en la cavidad uterina.
El proceso de implantación se inicia al quinto día de la fecundación. Así, si los embriones son transferidos al segundo o tercer día, estos deben continuar su desarrollo en el fluido uterino antes de tomar contacto con el endometrio e iniciar la implantación. En algunos casos la transferencia puede realizarse a las trompas.
De ser así, se hará por laparoscopía y entonces se requiere ayuno ya que la paciente recibirá anestesia general. Después de la transferencia la paciente permanecerá en reposo por dos horas. En general se recomienda al menos reposo relativo por los siguientes tres días.
Esto, sin embargo no parece ser una medida fundamental. Algunas mujeres presentan después de la transferencia un ligero flujo sanguinolento, esto es normal y no debe preocupar. Once días después de la transferencia puede medirse en la sangre de la mujer una hormona (ßHCG), que permite documentar la presencia de embarazo. Esta hormona duplica su valor cada 1.5 a 2 días.
De esta manera, mediciones seriadas pueden aportar información útil relativa a la calidad de la gestación antes de ser visible con ecografía.
Eficiencia del procedimiento de ICSI
La eficiencia puede medirse en la proporción (tasa) de mujeres que logra un embarazo luego de haber aspirado sus folículos o luego de haber transferido embriones al útero. Sin embargo, considerando que la tasa (proporción) de abortos espontáneos es de aproximadamente 15% la medida más real de evaluar eficiencia es midiendo la tasa de partos o la tasa de nacidos vivos por cada 100 ciclos de aspiración folicular y/o transferencia de embriones.
La eficiencia de los procedimientos de reproducción asistida está en gran parte determinada por la calidad de los profesionales y equipamiento del centro. Sin embargo, existen condiciones que afectan las posibilidades de embarazo independientemente de la calidad del centro. Algunas de éstas son: el número de embriones que se transfieren al útero y la edad de la mujer En la tabla 2 y 3 se presentan las tasas de embarazo por transferencia embrionaria según el número de embriones transferidos y la edad de la mujer respectivamente.
Se utiliza como referencia los resultados obtenidos en Latinoamérica y reportados en el "Registro Latinoamericano de Reproducción Asistida". Dependiendo del origen de los espermatozoides (semen, epidídimo o testículo), la tasa de fecundación puede variar considerablemente.
Es recomendable dar información de tasas de fecundación en cada caso.
Tabla 2
Tasa de embarazo clínico de acuerdo al número de embriones transferidos en procedimientos de ICSI |
| Nº de embriones transferidos |
Tasa de embarazo* |
| Latinoamérica |
Clínica Las Condes |
| 1 |
10.2% |
12.9% |
| 2 |
22.5% |
41.9% |
| 3 |
31.0% |
47.7% |
| 4 |
38.1% |
45.2% |
| 5 |
38.4% |
77.8% |
Fuente: RLA 2001 Fuente: UMR/CLC 1999 - 2002
* La tasa de embarazo clínico fue calculada sobre un total de: 483 transferencias (UMR/CLC 1999-2002) |
Tabla 3
Tasa de embarazo clínico de acuerdo a la edad de la mujer en procedimientos de ICSI |
| Edad de la mujer |
Tasa de embarazo* |
| Latinoamérica |
Clínica Las Condes |
| Menos de 35 años |
35.8% |
48.4% |
| 35 - 39 años |
27.9% |
40.3% |
| 40 años y más |
16.4% |
31.8% |
Fuente: RLA 2001 Fuente : UMR/CLC 1999 - 2002
* La tasa de embarazo clínico fue calculada sobre un total de: 483 transferencias (UMR/CLC 1999-2002), 7109 transferencias (RLA 2001) |
Complicaciones más frecuentes de los procedimientos de reproducción asisitida
Hiperestimulación ovárica
Es una respuesta exagerada del ovario a la estimulación de la ovulación, en que el número de folículos en crecimiento es mucho mayor que el deseado. Se caracteriza por un aumento del tamaño de los ovarios y hay distensión abdominal por retención de líquido.
Ocurre en 1 - 5% de los ciclos estimulados Esta probabilidad está aumentada en mujeres jóvenes con síndrome de ovario poliquístico. Cuando es severa se pueden producir alteraciones de la coagulación, daño renal, hemoconcentración, colección líquida abdominal y aún torácica.
Esto es una condición transitoria que a veces requiere hospitalización para una mejor vigilancia.
Ocasionalmente, se requiere drenar el líquido acumulado en la cavidad abdominal para aliviar la distensión.
El conocimiento actual y el acceso a mediciones rápidas de la hormona femenina (estradiol) así como la ecografía, permite en la mayoría de los casos predecir este cuadro con suficiente anticipación. Cuando esto es así, se recomienda cancelar el ciclo de estimulación no dando la inyección de HCG o usando albúmina endovenosa durante la aspiración folicular.
Embarazo tubario
Es la implantación del embrión en la trompa.
Este diagnóstico se puede hacer alrededor de 21 días después de la transferencia embrionaria, cuando por ecografía se puede ver el saco gestacional. Esta complicación ocurre en la población general en alrededor del 1 - 2% de los casos y en los ciclos de ICSI esta incidencia aumenta a 4% en gran parte debido a que las personas que deben recurrir a estos procedimientos tienen mucha patología tubaria y uterina que facilita la ocurrencia de esta complicación.
Si el diagnóstico es de certeza, éste debe ser resuelto de inmediato, ya sea a través de cirugía por laparoscopía o en ciertos casos mediante la administración de un quimioterápico (Metotrexato).
Éste, inhibe la multiplicación celular del embrión, con lo que disminuye el riesgo de ruptura tubaria.
Torsión ovárica
El ovario hiperestimulado puede duplicar o triplicar el tamaño de un ovario normal, El peso aumentado y la distensión abdominal, puede facilitar la torsión estrangulando el sistema vascular lo que origina intensos dolores cólicos.
Si el cuadro no se resuelve espontáneamente, se produce necrosis (muerte celular) destrucción y hemorragia ovárica. Es una emergencia médica que requiere de solución inmediata. El tratamiento de esta situación es quirúrgico, por laparoscopía ya sea destorciendo el ovario, que rápidamente recupera su vitalidad o extirpando el ovario cuando el compromiso circulatorio es tan extenso que no permite la sobrevida del mismo. Esta patología se presenta en menos de un 1% de los casos.
Otras complicaciones
Algunas complicaciones locales derivadas de la punción transvaginal durante la aspiración folicular, aunque de muy baja ocurrencia, son hemorragia por lesión de la pared vaginal, infección pelviana (absceso tubo ovárico) sangrado ovárico y finalmente lesiones de las estructuras vecinas tales como intestino.
Defectos de nacimiento
El porcentaje de malformaciones de los recién nacidos producto de las técnicas de ICSI es semejante al de la población general. En la información publicada a nivel mundial y Latinoamericano, las tasas de malformaciones fluctúa entre 2 a 2.4% de los nacidos examinados.
También es necesario considerar que al inyectar espermatozoides que contienen alteraciones genéticas, estas pueden transferir dichos defectos en la descendencia. En casos de azoospermia, un 12% de los espermatozoides tienen alteraciones genéticas. En casos de espermatogénesis normal, el porcentaje desciende aproximadamente a 0.12%.
Es importante considerar que el número de niños observados es aún pequeño y que el seguimiento de los mismos no tiene más de 7 años. Por lo anterior, no puede asegurarse que este procedimiento no ocasione problemas en la descendencia.
Embarazo múltiple
La tasa (proporción) de multigestación es una consecuencia directa del número de embriones transferidos y de la edad de la mujer La tasa global de multigestación es 29%. Esto significa que de cien embarazos, 29 se inician con dos o más sacos gestacionales. Un 10% de estos reducirá espontáneamente un saco, evento que ocurre habitualmente antes de la semana 12 de gestación.
Dependiendo del acceso a centros hospitalarios adecuados y de las condiciones físicas de la mujer, el devenir del embarazo gemelar para la madre y para los bebés, no debiera reportar grandes diferencias respecto a gestaciones únicas.
Sin embargo, la gestación triple y cuádruple se asocian a mayor tasa de abortos, muertes fetales en útero, partos prematuros y mayor morbimortalidad neonatal. La prematuridad y las complicaciones neonatales determinan en muchos casos, severas secuelas para los nacidos de gestaciones triples y más. La única manera de disminuir la tasa de multigestación es disminuyendo el número de embriones a transferir con el consiguiente impacto en las tasas de gestación.
Este tema debe ser discutido extensamente entre el equipo de profesionales y la pareja.
En la tabla 4 se muestra la tasa de multigestación de acuerdo al número de embriones transferidos.
Tabla 4
Tasa de multigestación de acuerdo al número de embriones transferidos en procedimientos ICSI |
| Nº de embriones transferidos |
Tasa de multigestación* |
| Latinoamérica |
Clínica Las Condes |
| 1 |
0.0% |
0.0% |
| 2 |
19.3% |
30.4% |
| 3 |
31.2% |
39.8% |
| 4 |
35.8% |
54.8% |
| 2 |
32.8% |
63.6% |
Fuente: RLA 2001 Fuente : UMR/CLC 1999 - 2002
* La tasa de embarazo clínico fue calculada sobre un total de: 214 embarazos clínicos (UMR/CLC 1999-2002), 2158 embarazos clínicos (RLA 2001) |
En ocasiones, el número de ovocitos recuperados del ovario es mayor del que la mujer puede o desea usar. El destino de los ovocitos remanentes debe ser decidido por la mujer. En general pueden optar por donarlos a receptoras, al laboratorio para investigación en cuyo caso debe ser especificado que tipo de investigación se desarrollará con los gametos.
La mujer puede finalmente eliminar los ovocitos remanentes.
Destinos de los ovocitos remanentes
Donación al laboratorio
Los ovocitos donados en este caso son utilizados para investigación, en cuyo caso debe ser especificado qué tipo de investigación se desarrollará con los gametos.
Donación a otra paciente (receptora)
La donación de óvulos se realiza a parejas heterosexuales en que la mujer no tiene ovarios por razones genéticas, quirúrgicas o por radioterapia en tratamientos de cáncer. También se realiza en mujeres con falla ovárica prematura (menopausia precoz).
Es decir, mujeres que nacieron con un número menor de óvulos y por ello su menopausia será prematura. También la donación está indicada, cuando la mujer es portadora de alguna enfermedad ligada a genes que, de ser transmitida, ocasionaría enfermedades severas en la descendencia. Los óvulos donados son inseminados con los espermatozoides del marido/pareja de la paciente que los recibe.
Cualquiera sea la decisión de la paciente, esto debe ser respaldado por la firma de un consentimiento informado.
Costos y honorarios
Se entregará un presupuesto que incluye los honorarios médicos, así como los costos del seguimiento ecográfico con las determinaciones hormonales, y la hospitalización tanto para la aspiración folicular como para la transferencia embrionaria.
No incluye medicamentos que se señalarán cuando se comience la estimulación ya que cada paciente tiene una estimulación particular.